囤积障碍的症状诊断与治疗
刘勇 1陈健芷 1宋琳婷 2滕召军 3李晓辉 1姜梦 1
摘要 囤积障碍是一种因知觉到储藏物品的需要而难以丢弃或难与物品分离并由此导致一系列心理和行为问题的精神疾病 ,以信息加工不足、不合理信念、情绪调节困难和囤积行为等为典型症状。囤积障碍的发病率较高, 其病因可能与个体的早期经历、部分脑区功能异常和遗传基因有关。目前,主要是依据 DSM-5诊断标准、囤积量表修订版 ,并结合过往病史和伴随症状等对囤积障碍进行诊断和评估。囤积障碍的治疗方法主要有认知行为疗法、药物疗法和综合疗法。未来应该完善诊断标准和评估工具,进一步考察不同治疗方法的疗效, 并从认知神经科学的视角 ,尤其是将眼动技术与 ERP、fMRI相结合,探索囤积障碍的症状表征及神经生物机制。
关键词 囤积; 囤积行为; 囤积障碍
分类号 R395; B848
收集和储藏物品是人类一种普遍的行为。大多数儿童都曾收集过一些喜欢的物品,如糖果的 包装纸、漫画书、玩具等 (Evans et al., 1997; Leckman, Mataix-Cols, & Rosario-Campos, 2005)。一个跨年龄段的追踪研究显示,儿童开始收集或储藏物品的行为出现在 25~27个月之间,一直持续到6岁左右(Evans et al., 1997)。同样, 在成年人群体中, 特别是老年人,也发现了类似的行为,如新闻中经常报道,部分老年人常收集各种物品,甚至是生活垃圾等(周楠, 沈轶伦, 赵栋, 2012)。这种典型的行为可能是个体进化过程中保留的结果。在人类的进化历程中,物品被剥夺是经常发生的, 收集和储藏生活所需的物品,大大提高了人类成功生存和繁殖的几率 (Leckman et al.,2005)。
和大多数人类行为一样,收集或储藏物品的行为表现也可以从正常的适应性行为过渡到病态的行为障碍。心理学研究者把这种病态的物品收集或储藏行为及其所引起的心理行为问题定义为囤积障碍 (hoarding disorder, HD)。2013年出版的美国精神疾病诊断与统计手册第五版 (the fifth edition of Diagnostic and Statistical Manual of Mental Disorders, DSM-5)把囤积障碍从强迫症 (obsessive-compulsive disorder, OCD)和强迫性人格障碍 (obsessive-compulsive personality disorder, OCPD)中独立出来,作为一种新型的精神疾病。那么, 囤积障碍如何演变成一种独立的精神疾病?囤积障碍具有哪些流行病学特点?囤积障碍的症状表现和病理机制是什么?怎样对囤积障碍 进行诊断和评估?针对囤积障碍的心理行为学病变可以采取哪些治疗方法?文章尝试从以上几个方面论述囤积障碍及相关研究,评述当前该领域的研究局限并展望未来研究,以期为国内相关领域的研究和临床治疗提供参考。
1 囤积障碍的概念演变
囤积的概念最早可以追溯至精神分析理论,弗洛伊德 (Freud, 1908)认为金钱的囤积是粪便保留的一种象征性表达,它是“肛门三和弦 ” (anal triad, 包括整齐、吝啬和固执三部分 )性格中吝啬部分的体现。 Jones (1918)扩展了弗洛伊德的观点 ,认为囤积的对象不仅限于金钱,还包括其它物品。一些研究者在有关心理病态的观点中也提及囤积,把囤积取向作为非繁殖性性格 (non-productive character)的一种 ,以多疑、不合群为特点,通过收集和储藏物品来创造一种安全感 (Fromm, 1947)。然而, 以往的学者均没有系统地定义或深入研究过这种现象。
一个突破性的转折是 Frost和 Gross (1993)首次明确提出了囤积的定义 ,并把囤积行为及其所引起的结果概括为强迫性囤积 (compulsive hoarding)。主要包括 3个症状或行为: ①过度获取和不能丢弃大量看似无用或没有价值的物品 ; ②居住的地方堆满了物品, 以至于这些地方不能发挥正常的功用 ; ③因囤积而感到显著的痛苦 ,并导致心理和行为功能上的损害 (Frost & Hartl, 1996)。该定义的提出,为囤积领域的研究者提供了一个可操作的概念,大量早期研究都据此来考察囤积问题。研究发现,囤积问题在人群中比较常见,并严重影响个体的心理和生理健康 (Mueller, Mitchell, Crosby, Glaesmer, & de Zwaan, 2009), 如物品的移动或丢失会诱发患者强烈的负性情绪 (焦虑、抑郁等 )体验(Kim, Steketee, & Frost, 2001); 物品的堆积问题可能引发家庭、邻里冲突等人际关系问题(Tolin, Frost, Steketee, Gray, & Fitch, 2008); 还会产生环境卫生问题,存在火灾隐患(Tolin et al., 2008)等, 这些都可能给个体、他人甚至整个社会带来严重的危害。因此,囤积现象及所引发的问题也引起了研究者的广泛关注。
关于囤积的分类诊断 ,早期研究认为它属于 OCD的一种亚型。囤积与 OCD确实有一些相似之处, 如难以丢弃物品的行为似乎是受到害怕失去“重要信息”的想法所致, 它类似于强迫观念, 即在丢弃物品时可能反复出现该物品与 “重要信息”相联系的想法 (Frost & Hartl, 1996); 过度关注他人接触或移动个体的物品则类似于对称强迫观念 (symmetry obsessions)和分类强迫行为 (arranging compulsions), 因为囤积患者在放置物品后是不允许其他人移动的 (Frost & Hartl, 1996);囤积行为与其它 OCD症状存在中等程度的正相关(Winsberg, Cassic, & Koran, 1999)等, 这些研究结果似乎都可以作为支持早期分类的证据。
然而, 近年来随着研究的不断深入, 人们开始认识到囤积行为与强迫行为之间有着本质的区别。两者的差异主要包括以下 5个方面:第一 ,与囤积相关的想法并没有类似于强迫观念,因为囤积患者没有体验到典型的侵入性或非意愿思维 (intrusive or unwanted thoughts), 他们是有意图地获取和储藏物品,这点与 Frost和 Hartl (1996)的观点正好相反 (Mataix-Cols et al., 2010); 第二, 在情绪体验方面,OCD患者是典型的伴随着焦虑和痛苦的情绪反应,而囤积患者却经常体验到积极情绪(在物品的获取和储藏阶段 ), 当然有时也会存在试图丢弃物品时的焦虑和悲伤 (Tolin, Frost, & Steketee, 2007);第三, 囤积的病程也不同,OCD的症状表现是周期性的 ,其严重程度随着时间的推移而显著降低,而囤积行为始于人生早期,症状随着年龄的增长而加重 (Ayers, Saxena, Golsham, & Wetherell, 2010);第四, 强迫行为被认为是一种刻板的、形式一致的行为,注重的是行为的表现方式而不是结果,而在囤积患者上的发现却恰恰相反 ,他们在乎的是行为的直接结果 (是否获取物品 ), 并非行为本身 (Bloch, Landeros-Weisenberger, Rosario, Pittenger, & Leckman, 2008); 第五, 囤积障碍与 OCD的神经机制也不同, 来自神经成像的证据发现,囤积行为与腹内侧前额叶 (ventromedial prefrontal cortex, vmPFC)、前扣带回 (anterior cingulate cortex, ACC)和内侧颞叶(medial temporal regions, mTPR)等区域有关,而 OCD的神经基础主要是额叶 -纹状体 -丘脑环路 (Saxena & Rauch, 2000; Mataix-Cols, Pertusa, & Snowdon, 2011)。Mataix-Cols等人(2010)调查了 211位 OCD或囤积专家和 48位临床精神科医生,要求他们提供囤积问题的精神疾病归类及最可能的 DSM诊断标准,得到最多的回复是 “这种行为是病态的,应该被认为是一种障碍,但是当前的 DSM-IV-TR并没有合理的分类诊断 ”。为此,越来越多的研究者开始认为囤积行为不属于强迫行为, 提议把它作为一种独立的精神疾病 ,并将其更名为囤积障碍。直至最近,DSM-5的强迫谱系障碍工作组正式将囤积障碍从 OCD和 OCPD中独立出来, 定义它为一种因知觉到储藏物品的需要而难以丢弃或难与物品分离并由此导致一系列的心理和行为障碍的精神疾病,且这种障碍不是由其它已知疾病所导致的。
目前囤积障碍被定义为一种新的疾病 ,但仍可能存在一些界定问题,如正常的收集行为与病态的囤积行为之间并没有严格的分界线,囤积导致的痛苦程度也难以完全量化,还可能会误把正常的收藏行为视为病态化等 (Mataix-Cols & Pertusa, 2012)。但有价值的是 ,它的引入有利于临床医生对患者做出更准确地诊断,提供更好地看护和治疗,并对该领域的研究起到规范和促进的作用, 也必将引领未来囤积障碍相关的研究。
2囤积障碍的流行病学特点
2.1囤积障碍的发病率
国外有关囤积障碍流行病学资料显示 ,近 20年来, 囤积障碍的发病率表现出一定的变化。囤积障碍曾被认为是 OCD的一种症状,因此, 早期关于囤积障碍的流行病学研究是基于 OCD的调查。1992年, OCD中囤积行为的流行比率约为 30%, 而依据社区样本中 OCD的发病率约为 1.2%,由此推断出社区样本中囤积的发病率接近 0.4% (Rasmussen & Eisen, 1992)。Frost, Steketee和 Williams (2002)发现, 在 OCD群体中,约有 25%的患者存在囤积症状。由于近年来新的评估工具的采用,研究得出,在普通人群中囤积障碍发病率略有增加。新近的一些研究估计 ,在美国、英国、德国以及意大利,囤积障碍的发病率大概在 2.3%~4%之间(Samuels et al., 2008; Iervolino et al., 2009; Mueller et al., 2009; Bulli et al., 2013)。使用因素分析法对美国、加拿大、法国、德国等 14个西方国家有关囤积障碍的流行病学调查分析后得出, 其平均发病率约为 2%~5% (Stewart et al., 2007)。
经文献检索显示,目前用英文或中文发表的有关亚洲囤积障碍的流行病学研究较少,研究者主要是调查 OCD群体中的囤积行为比率 ,约为 10%~32%。2008年在日本的数据显示,28%的 OCD患者中存在严重的囤积行为 (Matsunaga et al., 2008)。2010年的一项调查表明,32%的 OCD患者同时伴随有囤积行为,依据 OCD在普通人群中的发病率而推断出的囤积行为的流行比率为 0.38% (Matsunaga, Hayashida, Kiriike, Nagata, & Stein, 2010)。在印度也发现约有 10%的 OCD患者存在显著的囤积症状 (Chakraborty et al., 2012)。2003年, Chiu, Chong和 Lau首次对国内香港地区的 30例囤积障碍患者进行调查 ,发现他们具有较低的社会经济地位,存在长期的囤积行为,生活中缺乏亲密的人际关系等 (Chiu, Chong, & Lau, 2003)。目前国内尚无全国性的囤积障碍流行病学资料。
从以上研究看, 早期的流行病学调查主要集中于 OCD群体, 得出的发病率并不适用于普通人群体, 而依据 OCD的发病率推算出囤积障碍的比率也不完全合理。随着囤积障碍定义和诊断标准的改变, 研究群体扩大到普通人群中,得出的发病率在 2%~5%之间。因目前在中国尚无全国范围的样本抽查, 其流行情况也无从知晓。但基于国外研究可推断出, 囤积障碍在人群中可能是比较普遍的。
2.2囤积障碍发病率的性别和年龄差异
关于囤积障碍发病率的性别差异调查 ,世界各国的统计数据不尽一致,这可能与此前缺乏统一的囤积障碍诊断标准和评估工具有关。但占主流的观点是,囤积障碍的发病率不存在性别差异 (Frost et al., 2002; Winsberg et al., 1999; Mueller et al., 2009)。Mueller等人(2009)在德国的一个全国性流行病学抽查中发现,囤积障碍的发病率无性别差异。尽管在一个双生子研究中发现男性发病率高于女性 (男、女分别为 4.1%和 2.1%) (Iervolino et al., 2009), 但是这一研究结论尚未得到其它研究的佐证。因此,将来仍需要更大范围的流行病学调查 ,以考察囤积障碍的发病率是否存在性别差异。
目前认为, 囤积障碍是终身疾病, 在儿童期和老年期比较常见,且老年人的症状程度更为严重。囤积障碍多发于儿童期和青少年期 ,但是在成年期并未表现出严重的症状,直至老年期才又出现严重的囤积问题,这一特殊年龄发展模式背后的原因目前尚不清楚 (Grisham, Frost, Steketee, Kim, & Hood, 2006)。2008年的一项流行病学调查发现, 囤积障碍的平均发病率约为 4%,儿童(4.8%)和老年人 (5.5%)样本的发病率均显著高于平均发病率(Sica et al., 2009)。
3囤积障碍的症状和机制
识别囤积障碍的典型症状表现 ,并深入了解囤积障碍的病理机制,对囤积障碍的诊断和治疗具有关键作用。
3.1囤积障碍的典型症状
Frost曾重点描述了那些囤积患者在社交、情感和行为方面的共同特征:一种对物品的不合理信念, 在患病初期即形成对物品的情感依附 ,不能通过正常方式与他人和周围环境建立相协调的关系, 同时表现出严重地过度获取和难丢弃物品的行为,生活空间凌乱、堆积,不理会、忽略或阻隔外界的影响(Frost & Hartl, 1996)。
根据大量的临床研究发现 ,典型的囤积障碍症状主要有四个方面,即信息加工不足、不合理信念、情绪调节困难和严重的囤积行为(Frost & Hartl, 1996; Steketee & Frost, 2006)。囤积障碍患者在发病之前或初期就表现出较弱的物品知觉、注意、记忆和分类能力,他们容易忘记与物品相联系的重要信息 ,总要求将物品放在自己的视线范围内,对物品的功用持有不合理的观念,将物品过度拟人化,认为自己有责任保证物品的安全,情绪容易受到物品的影响,同时具有高水平的物品储藏需求 ,在物品获取或丢弃的过程中缺乏正确的决策能力,并表现出严重的囤积行为。而囤积行为的显著后果是,导致生活空间堆积着大量的物品。此外,囤积障碍患者还可能同时患有轴 I (焦虑障碍谱系 )或轴 II (C族人格谱系 )障碍等 (Iervolino et al., 2009)。20多年来,对囤积障碍的诊断指标和分类虽然发生了许多变化,但囤积行为始终被认为是最核心的症状 (Frost, Steketee, & Tolin, 2012)。因为就囤积障碍的四种症状而言 ,信息加工不足和不合理信念可见于其它神经退行性疾病或发育迟滞患者,情绪调节困难多见于焦虑谱系障碍等患者,而囤积行为对囤积障碍来说是特异性的, 且比较容易量化评估,因此, 诸多研究聚焦于囤积行为来寻找囤积障碍的病因 (Steketee & Frost, 2006; Grisham et al., 2006)。
3.2囤积障碍的病理机制
对囤积障碍发病机制的解释,主要可以概括为三个方面:
第一, 囤积障碍患病与童年期经历有关, 如童年早期的创伤、不安全依恋以及压力生活事件等(Tolin, Frost, & Steketee, 2010)。囤积障碍患者的家庭往往是不完整的,他们缺乏安全的依恋,经历过更多的负性生活事件,试图通过获取和储藏物品来获得安全感和归属感 (Grisham et al., 2006)。Tolin等人(2010)调查了 751个女性样本后发现, 自我报告的囤积症状与人际关系暴力史有显著的相关,且大部分囤积障碍患者都认为自己的童年是缺乏安全和不幸福的。这似乎支持囤积障碍的病理机制与早期经历有关 ,但也有研究在老年人群体上没有发现这种关系 (Kim et al., 2001)。因此, 仍需进一步地确认两者的关系。
第二, 在神经机制方面的研究发现, 囤积障碍症状可能与 vmPFC、ACC和 mTPR等脑区激活异常有关(Saxena & Maidment, 2004; An et al., 2009)。Saxena等人(2004)采用 PET研究发现, 囤积患者在 ACC和 vmPFC中葡萄糖代谢程度最低。采用 fMRI的研究发现,囤积患者在 vmPFC和 mTPR区域表现出更低水平激活 (An et al., 2009; Saxena & Rauch, 2000; Anderson, Damasio, H., & Damasio, A. R., 2005)。一个可行的理论解释是,这些皮层区域是获取和收集行为的神经基础,并调节它们与环境相适应 ,而当这些皮层区域的功能出现异常时, 就会导致囤积行为出现 (Anderson et al., 2005)。虽然研究者得出囤积症状的产生与 ACC、vmPFC和 mTPR有关, 但是如何区分不同症状与 ACC、vmPFC和 mTPR激活模式的关系?如何确定在囤积症状中这些脑区之间的协同或独立作用?囤积障碍患者信息加工不足的神经机制又是什么?这些问题均有利于进一步了解囤积障碍的神经机制。值得注意的是 ,目前少有研究者关注囤积障碍的内分泌机制,仅有一项研究发现囤积障碍患者的 5-羟色胺水平较低 (Saxena & Maidment, 2004)。
第三, 囤积障碍可能具有遗传性 (Frost & Gross, 1993; Steketee & Frost, 2006)。囤积障碍似乎具有高度的遗传性 ,囤积障碍患者倾向于有相同问题的亲属 (Frost & Gross, 1993; Iervolino et al., 2009)。Samuels等人(2007)也发现,在囤积障碍患者家族中有更高的患病几率,且不同代的患者均可能在 14号染色体上异常。但是,目前关于囤积障碍遗传机制的研究较少 ,只是初步地测查了囤积障碍是否具有遗传性,证据较为薄弱,将来可以采用基因连锁分析来进一步定位致病基因。
4囤积障碍的诊断和评估
4.1诊断标准
DSM-5的强迫谱系障碍工作组首次对囤积障碍提出了 3个症状标准、 1个痛苦 /干扰水平标准和 2个排除标准 (见表 1)。标准 A、B、C是 3条症状标准。标准 A涉及囤积障碍的核心特点:难丢弃和难分离。它有别于 Frost和 Hartl (1996)的症状描述中的仅限于丢掉物品,同时也包括给他人、回收或出售等与物品分离的方式。而 “不顾他人对这些物品价值的判断 ”也区分了 DSM-IV-TR对囤积行为的描述 ,OCPD中的描述是 “不能丢弃坏了的或者没有价值的物品 ”。因为,囤积障碍患者储藏的物品并不仅限于没有价值的或坏了的物品, 也可能包括大量新的物品 (Tolin et al., 2008)。然而, 尽管大多数研究者认可了囤积障碍患者可能存在过度获取这一观点,但是在 DSM-5的诊断标准中并未包括这种典型的行为 (Frost et al., 2012)。标准 B澄清了囤积行为的本质 ——有意图的储藏物品。囤积障碍患者常赋予物品人性化特征, 对其形成一种病态的依恋方式,过度高估自己的责任,这种自我扩大化的现象 ,使得囤积障碍患者在失去物品时感到好像失去了自己的一部分。因此, 他们具有高水平的物品储藏需求,有意图地去获取和避免丢弃物品。标准 C指出了难丢弃的标志性结果 —— 物品的大量堆积。囤积障碍患者的居住环境往往是凌乱的 ,堆积占据着大量的空间,甚至还可能租赁额外的房屋来储藏这些物品。
标准 D强调了临床显著的痛苦或功能上的损害。囤积障碍患者经常生活在杂乱无章的空间里 ,体验到更频繁的负性情绪,具有较低的经济地位,受到家庭成员更高程度的拒绝,与邻居的关系十分糟糕等 (Tolin et al., 2008)。物品的大量堆积,也会导致多种功用上的损害 ,最明显的是家里的生活空间不能正常使用,日常活动受到影响,还会引起各种健康和安全问题,增加火灾隐患(Kim et al., 2001)。
标准 E和 F均为排除标准 ,囤积行为不是由其它疾病所引起的症状,几个能够导致生活空间堆积和难丢弃物品的疾病被排除在囤积障碍的诊断中。例如, 普拉德-威利综合征患者喜欢囤积大量的食物 (Dykens, Leckman, & Cassidy, 1996), 痴呆患者由于认知不足而储藏物品 (Frost & Gross, 1993), OCD和 OCPD也可能由于强迫观念导致严重的物品囤积 (Leckman et al., 2005)等。因此,排除标准的提出 ,也准确地区分了是由于囤积障碍还是其它疾病所导致的囤积问题。
虽然 DSM-5标准较为全面,但还存在一些不足之处。除未包括过度获取行为之外,当前标准并未特定指出囤积物品的类型。有研究发现 ,囤积动物与囤积其它物品之间会存在一些差异,如动物囤积患者更多地涉及严重的功用损害,环境卫生也更差,他们囤积的对象大多限于一种特定的动物; 而物品囤积很少限于一种物品(Frost et al., 2012)。此外,在某些症状上,DSM-5标准也未提供统一的量化标准,如物品堆积、环境肮脏的程度等。这些都值得在今后的临床治疗和标准修订中深入探讨。
4.2评估工具
早期研究把囤积障碍作为 OCD的一种症状 ,大多数 OCD测量工具都包括有关囤积的分测量。近年来,囤积障碍开始作为一种独立的精神疾病被研究,越来越多的测量工具是专门针对囤积障碍而发展出来的,常作为囤积障碍诊断的独立或辅助方式。本文从 OCD测量工具中的囤积分测量和独立的囤积测量工具两方面来进行介绍。
4.2.1强迫症测量工具中的囤积分测量
A 持续地难丢弃物品或难与物品分离, 而不顾他人对这些物品价值的判断
B 这种困难是由于强烈的储藏物品的需求和/或丢弃后会导致情绪痛苦所造成的
C 上述症状导致大量物品填充和堆积在房屋或者工作场所等日常生活区域, 以致于这些设计为其它功用的区域无法正常使用。如果生活区域没有被堆积, 唯一的原因是受到第三方的干预(例如家庭成员、清洁工或社会机构的干预)
D 症状引起临床显著的痛苦、社交障碍、职业障碍或其它重要功能的损害 (包括对维持自我和他人健康安全环境等的损害)
E 囤积症状不是由于一般生理因素引起的(例如脑损伤、脑血管疾病等)
F 囤积症状并不是限定在其它精神疾病的症状中 (例如, 不包括由于强迫症中强迫意念、精神分裂症的幻想或其它分裂障碍、痴呆患者的认知不足、孤独症谱系障碍中狭隘的兴趣、普拉德-威利综合征中的食物储藏等疾病所导致的囤积)
耶鲁-布朗强迫症状检核表 (the Yale-Brown Obsessive-Compulsive Scale-Symptom Checklist, Y---, Y-BOCS)是测量 OCD的最经典工具 ,其中包含 2个测查囤积的条目,以测量囤积信念和囤积行为。在研究早期,不少研究者都用它来测查囤积问题(Bloch et al., 2008)。但是, 该测量工具条目过少, 测量的内容也没有完全匹配囤积障碍的中心特点, 仅能粗略地证实是否存在囤积。更重要的是, 尽管 Y-BOCS广泛地应用于 OCD的测查,但是有关于囤积的效度证据非常少 ,因此不清楚采用 Y-BOCS测量囤积研究的结论是否完全有效。
对于 OCD的其它自我报告评估工具,也包括囤积问题的测量条目,如强迫量表 (the Obsessive Compulsive Inventory, OCI)中的囤积分量表 (Sica et al., 2009), Thordarson等人(2004)编制的温哥华强迫量表 (the Vancouver Obsessive Compulsive Inventory, VOCI)中的囤积分量表等, 但这些工具很少应用于囤积研究。
4.2.2囤积的独立测量
囤积量表修订版 (the Saving Inventory-Revised, SI-R)已经成为最广泛应用的囤积评估工具, 它主要侧重于行为层面的评估 ,个别条目涉及信念和情绪,可了解患者在预前及预后过程中囤积症状的改变,常单独或辅助做出囤积障碍诊断(Frost, Steketee, & Grisham, 2004)。它包括堆积、难丢弃和过度获取 3个分量表, 共 23个条目, 采用 4点计分, 总分为 0~92分, 其接受者操作特征 (ROC)曲线中的切割点分数分别为总量表 41分、堆积 17分、难丢弃 14分及过度获取 9分, 以此来区分囤积与非囤积者。 SI-R具有较好的内容效度和预测效度,内部一致性系数全部超过 0.87,重测信度在 0.78以上。它已经被翻译成多种语言,在多种文化背景下得到应用 (唐谭, 王建平,唐苏勤, 赵丽娜,2012)。第二个自我报告的囤积测量工具是囤积评估量表 (the Hoarding Assessment Scale, HAS),包括 4个条目,仅在 1个大学生样本中应用过, 心理测量学特点较好 (Schneider, Storch, Geffken, Lack, & Shytle, 2008)。第三个工具是专门为父母设计的儿童囤积问题量表 (the Children’s Saving Inventory, CSI), 该量表包括 21个条目, 组成了堆积、难丢弃、和痛苦 /障碍 3个因素,具有良好的信效度(Storch et al., 2011)。
研究者还发展出了 2个访谈工具。囤积评估访谈量表 (the Hoarding Rating Scale-Interview, HRS-I)包括 5个问题 ,主要关注囤积的中心特点以及囤积引起的痛苦和功能障碍的程度(Tolin et al., 2010)。UCLA囤积严重性量表 (the UCLA Hoarding Severity Scale, UHSS)是一个包含 10个问题的半结构化访谈工具,除了包括囤积的中心特点外,还包括关于优柔寡断、拖延和缓慢的问题(Saxena, Brody, Maidment, & Baxter, 2007)。除此之外 ,还有评估囤积问题某方面症状的测量工具, 如堆积图片评价 (the Clutter Image Rating, CIR), 主要是采用图片选择法来测量囤积障碍患者对堆积的描述和理解 (Frost, Steketee, Tolin, & Renaud, 2008); 囤积认知量表 (the Saving Cognitions Inventory, SCI)是测量囤积障碍患者关于物品囤积的信念及其强度 (Steketee, Frost, & Kyrios, 2003)等。当然,上述提到的评估工具往往只侧重于少数几个方面的症状,在作出严格的诊断之前,仍需综合评估个体的过往病史、伴随症状、人格特征、认知功能以及家庭环境因素等。
5 囤积障碍的治疗
近 10年来, 有关囤积障碍治疗的研究逐渐增加, 从最初沿用 OCD的治疗方法到现在各种独立的囤积障碍疗法 ,治疗效果也越来越明显。在囤积障碍的治疗方法中,根据治疗侧重点的不同,可以分为三类:认知行为疗法、药物疗法和综合疗法。除这三类疗法外,还可以用降低危害干预模式(Tompkins, 2011)、行为抑制疗法 (Snowdon & Halliday, 2009)等。但是这些疗法的治疗效果目前尚不确定,且只在个别研究中应用过。以下主要讨论前三类疗法。
5.1 认知行为疗法
囤积障碍的显著特点是对物品存在不合理的信念, 不能够控制囤积行为 ,且难以觉察囤积行为所带来的严重后果。一些研究者认为,这些才是引起囤积障碍的核心原因 (Frost & Gross, 1993),治疗的关键在于改变患者的错误认知并对囤积行为进行控制。
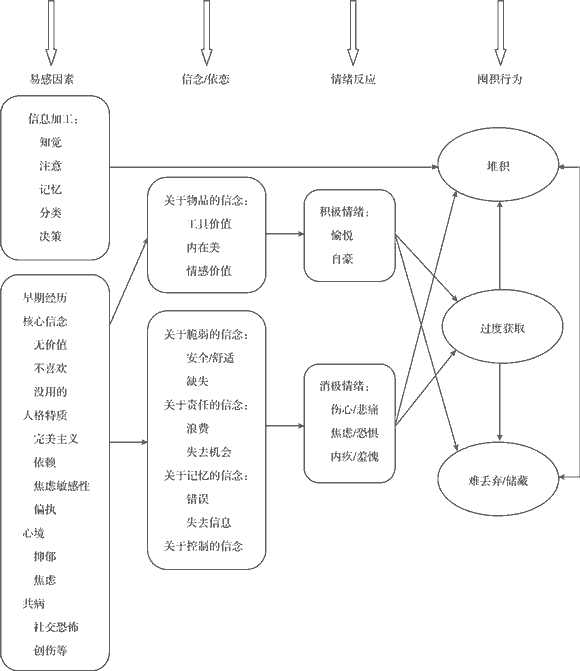
图 1 囤积障碍的认知行为治疗模型(资料来源: Steketee & Frost, 2006)
Frost和 Hartl (1996)依据大量的研究和临床经验, 建构了针对囤积障碍的认知行为治疗模型 (图 1)。该模型认为 ,个体的信息加工不足以及早期经历等会使个体产生非理性的信念或不安全的依恋, 进而引起积极/消极情绪反应, 导致囤积行为的产生 (Steketee & Frost, 2006)。如果要从根本上治疗囤积障碍,最佳方案应是从以上四个部分预。结果发现,除在物品依恋上前后没有显著差进行干预和引导。但是,由于易感因素可能具有异外, 囤积行为、焦虑水平、不合理的物品信念不可控性以及情绪反应是由认知引起的,一般情均显著下降或减少。 Turner, Steketee和 Nauth 况下, 我们的关注点是信念的纠正,并同时辅以(2010)在对老年囤积障碍患者采用认知行为的治行为抑制。基于这一模型,不少研究证实了认知疗中, 也得到了类似的结果。此外,也有研究发现,行为疗法对囤积障碍的疗效。例如,Steketee, Frost, 通过训练囤积障碍患者的决策能力、分类能力、Wincze, Greene和 Douglass (2000)对 7例囤积障碍洞察力等认知能力,能够帮助患者认识到自己认患者进行为期 5个月、每个月 3次的认知行为干知上存在的问题并予以纠正 ,使其行为得到改善(Frost & Steketee, 1999; Steketee, Frost, Tolin, Rasmussen, & Brown, 2010)。总的来说 ,认知行为疗法重点关注患者的不合理信念,结合相应的行为干预,取得了比较好的短期治疗效果,但是其长期效果仍不确定。
5.2药物疗法
囤积行为曾被认为是一种具体化的强迫行为 ,因此有研究者采用抗强迫类药物来进行治疗。 Winsber等(1999)对 20例伴随囤积行为的 OCD患者采用 5-羟色胺再摄取抑制剂 (SSRIs)进行了为期 3个月的治疗,并采用 Y-BOCS测量以观察治疗前后的症状变化。结果发现,患者在所有症状上都显著减轻, 包括囤积行为的减少。Saxena和 Maidment(2004)对伴随囤积行为的 OCD患者采用 5-羟色胺回收抑制剂 (SRIs)进行治疗后发现,患者的强迫症状显著减轻 ,在囤积行为上也有所改善,但改善程度低于前者。最近,Saxena (2011)对符合囤积障碍标准的 14例病人进行盐酸文拉法辛 (venlafaxine hydrochloride)的治疗后发现,对囤积症状的改善是明显的,对抑郁、焦虑症状的改善也有一定效果。但是,目前对囤积障碍的药物治疗研究仍较少, 且大多是以伴随囤积行为的 OCD患者为被试, 很少是根据最新的囤积障碍诊断标准来筛选被试。因此, 将来应该在大样本的囤积障碍患者中进行研究, 以进一步证实药物治疗的效果。
5.3综合疗法
综合疗法是心理干预和药物疗法的结合,从心理和生理两方面进行治疗。最初的综合疗法包括两种或更多疗法的结合 ,但由于大多数研究都是以认知行为疗法为基础,并结合不同的药物疗法, 故综合疗法也可以被认为是认知行为疗法的扩展。 Saxena等(2002)使用了一种综合疗法对 190例伴随囤积行为的 OCD患者进行治疗 ,具体采用认知行为疗法、 5-羟色胺再摄取抑制剂和心理社会性康复辅助法对患者进行为期 6周的治疗。结果发现,患者的认知功能均有改善,焦虑水平降低, 囤积行为也显著减少。人们在对以往文献的分析中注意到,在对伴随囤积行为的 OCD患者治疗中, 认知行为疗法和药物疗法相结合能够带来短期的快速改善,但是其长期效果还有待验证 (Saxena & Maidment, 2004)。
5.4疗法评述
认知行为疗法结合了传统的认知疗法和行为疗法, 通过会谈方式来帮助患者逐渐认识到自己认知上存在的问题并正视这些问题 ,结合对患者的囤积行为进行抑制或引导,其疗效是显著的。美中不足的是,该疗法的治疗周期一般较长,可持续数月到数年,且长期效果不确定,较易复发。药物疗法是从 OCD的药物治疗中发展出来的 ,主要是抗强迫类药物的使用,能够部分减少囤积行为。但是,大多数药物都存在一定的副作用。并且, 药物疗法强调从生理机制的角度来改善患者的功能, 而囤积障碍的生理机制仍然是不明确的。行为障碍可能并非完全是生理机制损害导致的, 正如理性 -情绪疗法所主张的那样,有时的心理-行为障碍是源于患者所持有的非理性信念。综合疗法继承了两种疗法的优点 ,强调以认知行为疗法为基础,辅以必要的药物治疗,能够获得一定的疗效。但是,认知行为疗法与药物的最佳搭配不确定,且两种疗法的结合也未能完全克服单一疗法中存在的一些不足。
综上, 从治疗的安全性和可行性来看, 认知行为疗法较为合适 ; 药物疗法虽有一定的效果 ,但可能会带来负面的影响,需慎重应用 ; 综合疗法可作为认知行为疗法疗效较低或无效后的一种选择性疗法。但显而易见,没有哪一种疗法可以解决囤积障碍及其所有相关问题。疗法配伍及针对患者的个别化干预策略方为治疗方法确定之要领。
6小结与展望
囤积障碍是一种典型的心理行为发展障碍 ,以信息加工不足、不合理的物品信念、情绪调节困难和囤积行为等为主要特点,一般在童年期或青少年期发病,在不同的年龄段其症状严重程度不同, 是终身的进展型疾病。囤积障碍存在多种共病, 流行性较高 ,对个体、他人甚至整个社会都可能带来一定的危害。当前,对囤积障碍的诊断主要依据 DSM-5的诊断标准,并结合使用 SI-R对患者行为的评估,还包括考察患者的成长史、家庭环境等。对囤积障碍的治疗主要包括认知行为疗法、药物疗法和综合疗法 ,三种疗法都有一定的效果。
未来有关囤积障碍应重点开展以下方面的研究:
第一, 加强囤积障碍的本土化研究, 提高对囤积障碍危害性的认识。国外的流行病学资料显示, 囤积障碍的发病率呈逐年增加的趋势 ,按 2%的保守估计,目前全球约有 1亿 4千万人患有囤积障碍,中国约有 2600万囤积障碍患者。但因我国目前缺乏全国性的囤积障碍流行病学资料,还无法了解各地区的发病情况。因此 ,必须加大力度宣传囤积障碍相关方面的知识,提高人们对其危害性的认识,特别是针对当今社会中部分收藏成癖的老年人群体,极具现实意义。同时, 在全国范围内开展囤积障碍的流行病学调查 ,可为制定相关养护政策及临床治疗提供基础数据支持。
第二, 完善囤积障碍的诊断标准和评估工具。在现有的囤积障碍诊断标准中,并没有包括过度获取。不少研究都发现 ,囤积障碍患者存在过度收集或过度购买物品,甚至可能通过一些非法的途径来获取,如偷窃、抢劫等 (Kellett, Greenhalgh, Beail, & Ridgway, 2010; Frost & Gross, 1993)。尽管也有研究表明,一小部分的囤积障碍患者(10~15%)报告没有这种现象 (Frost, Tolin, Steketee, Fitch, & Selbo-Bruns, 2009)。对于这部分患者, 可能是他们对过度获取的认识并不准确,或者他们在当前状态下并没有表现出过度获取的症状, 但在过去某段时间存在 ,将来需要澄清囤积障碍患者过度获取的程度和流行性,以验证这些可能的原因。此外,对于囤积行为以外的其它症状, 也需要进一步地提供量化标准,以便临床工作者对患者进行准确有效的诊断和治疗。
在评估工具方面 ,现在广泛使用的 SI-R评估工具, 需要在某些方面进行改进,包括增加有关囤积障碍情绪和信念特点的条目,在更广泛的文化背景下进行修订,建立不同年龄段常模等。 SI-R的一个主要优点是 ,着重测量了囤积行为这一核心症状,但这也导致了对其它症状的忽视,如患者病态的信念、依恋和情绪等,将来对 SI-R的修订应该增加这方面的评估条目,在关注行为的同时也要评估囤积障碍的典型认知特点。更为重要的是, 依据最新的 DSM-5诊断标准来修订 SI-R或发展新的诊断工具, 可以弥补当前 SI-R某些方面的不足。而对于国内引进的 SI-R, 迄今仅在大学生群体中进行了修订, 尚缺乏对儿童和老年人群体的分析,研究者仍需要在这些方面做出改进,并建构接受者操作特征曲线, 以得到本土化切割分数点。
第三, 进一步揭示囤积障碍不同症状表征的神经生物机制。已有研究表明 ,囤积障碍的神经机制涉及 ACC、vmPFC和 mTR等脑区,然而迄今这些研究大都停留在现象描述和证实层面,并未进一步考察囤积障碍的不同症状与不同脑区的具体联系 ,也未关注囤积行为以外其它症状的神经机制。关于囤积障碍的神经心理学研究表明,囤积障碍患者在认知机制方面存在着一些不足,如分类能力、决策能力和洞察力等 (Steketee et al., 2003), 而对这种与物品相关的信息加工不足背后的神经机制,目前研究尚未涉及。进一步的研究应该从认知神经科学视角,尤其是将眼动技术与 ERP、fMRI相结合 ,在静止状态和症状诱发状态下, 考察囤积障碍症状相关的神经基础,以区分不同症状的共享及独立的神经机制。针对研究发现的囤积障碍患者中 5-羟色胺水平较低,这可能与 5-羟色胺系统功能异常及腹侧额叶 -边缘区域有关(Saxena & Maidment, 2004)。5-羟色胺作为人体的内源性活性物质,与体内的生理活动密切相关, 在脑内可参与多种生理功能及病理状态的调节, 也与个体认知功能异常有很大的关系。未来研究可考察囤积障碍患者体内 5-羟色胺的水平,或者采用放射性同位素标记法来探查其活性。但是, 仅有这些仍不够 ,今后需要同时考察囤积障碍的脑神经机制和内分泌机制,以进一步确定囤积障碍的神经生物机制。
第四, 现有的囤积障碍治疗方法具有各自的优势和缺陷, 这些疗法还需要在实践中不断完善。在临床治疗中 ,应该充分评估患者的认知性、生理性和社会性因素,并考察产生囤积的可能原因, 综合考虑以选择适用该患者的疗法,或多种疗法配伍,而非仅依据或主要依据治疗者擅长何种疗法。特别是关于认知行为疗法与其它心理疗法的结合 ,如家庭治疗、人际心理治疗等,也许能够弥补认知行为疗法对囤积障碍治疗的某些不足, 治疗效果更佳。此外, 在治疗过程中,也应该观察疗法的安全性,尤其是对于药物疗法的单一或联合使用 ,以防出现副作用,产生适得其反的结果。
致谢:感谢美国麻省大学医学院的 Jason Chen教授对本文英文摘要和关键词的细致修改。
www.psychspace.com心理学空间网
